Menu
Fermer




Menu
Fermer




Instabilité et luxation de rotule
Je dois me faire opérer de la rotule
|
La luxation de rotule est une pathologie fréquente. Elle est d’origine malformative. Les épisodes répétés de luxation de rotule (instabilité chronique ou récidivante de rotule) en plus d’être douloureux, dégradent progressivement le cartilage situé entre la rotule et le fémur ce qui peut aboutir à l’arthrose. Le traitement reste médical et fonctionnel après un premier épisode de luxation, il devient chirurgical devant des épisodes répétés de luxation. Il s’agit dans la très grande majorité des cas d’instabilités occasionnelles en flexion. Chez les enfants très jeunes (moins de 5-6 ans) il peut s’agir d’instabilité permanente en flexion traduisant des anomalies très sévères de l’appareil extenseur. |
 |
En savoir plus
Sommaire

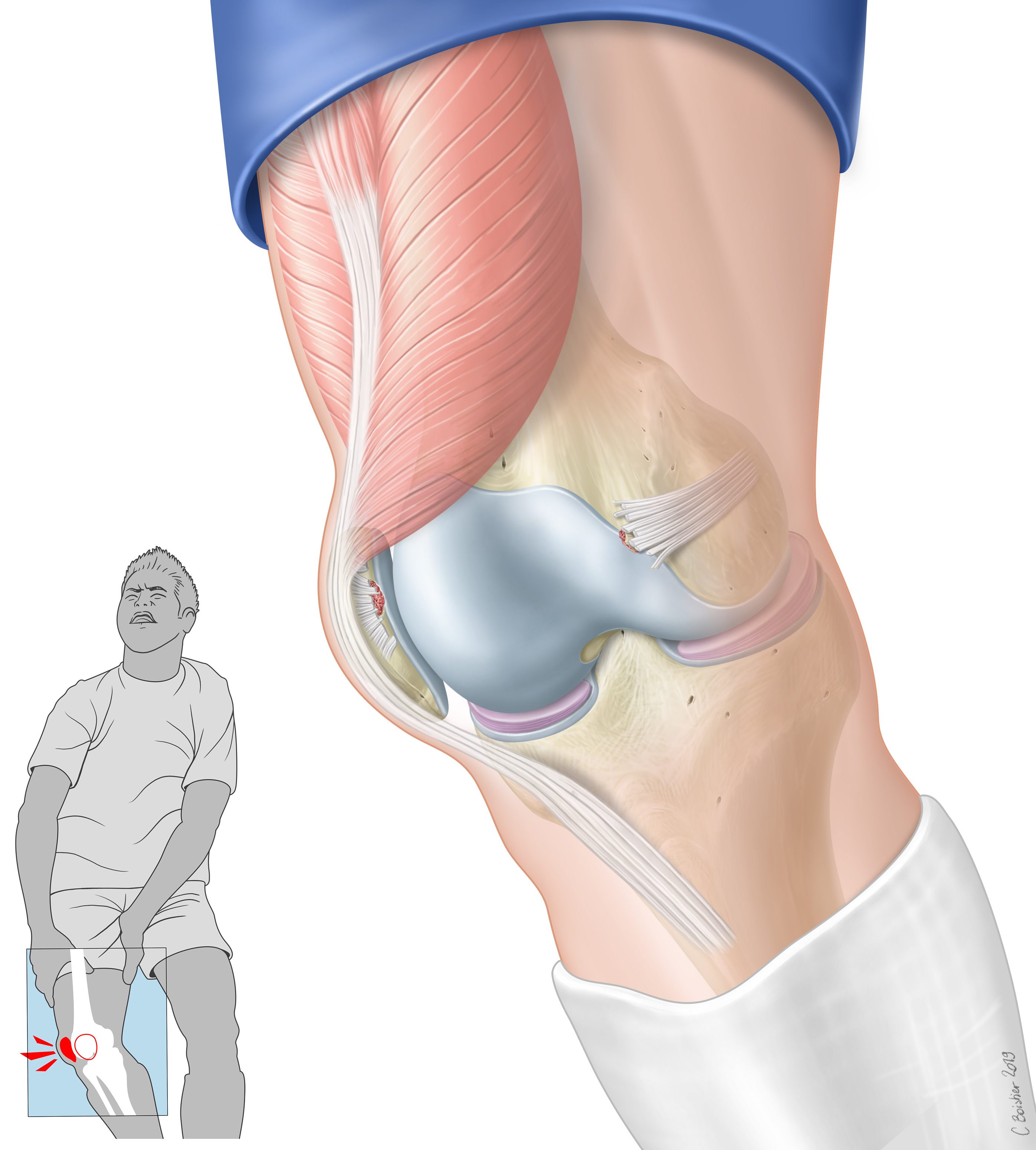
La rotule, ou Patella, s’articule avec le fémur dans une « rigole » qui s’appelle la trochlée fémorale. 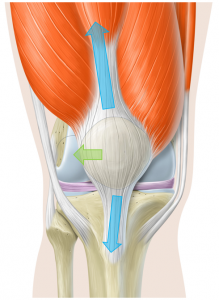 A une forme creuse de la trochlée répond une forme en V de la face articulaire de la rotule. La rotule est située entre le quadriceps, qui tire la rotule vers le haut et le dehors, et le tendon rotulien (ligament patellaire) qui tire la rotule vers le bas et le dehors. Il en résulte que lorsque le quadriceps se contracte, la rotule à tendance à être attirée vers l’extérieur (en vert sur dessin ci-contre).
A une forme creuse de la trochlée répond une forme en V de la face articulaire de la rotule. La rotule est située entre le quadriceps, qui tire la rotule vers le haut et le dehors, et le tendon rotulien (ligament patellaire) qui tire la rotule vers le bas et le dehors. Il en résulte que lorsque le quadriceps se contracte, la rotule à tendance à être attirée vers l’extérieur (en vert sur dessin ci-contre).
La stabilité de la rotule dans cette trochlée est triple: ligamentaire et musculaire. Le ligament MPFL (ligament Fémoro Patellaire Médial) fixe la partie interne de la rotule à la partie interne du fémur et constitue une bretelle passive qui empèche la rotule de se luxer vers l’extérieur. La partie interne du quadriceps (vaste interne) participe activement également au recentrage de la rotule. La trochlée fémorale présente une forme creuse et berge externe plus relevée pour garder également la rotule centrée.
Ces considérations anatomiques expliquent que la luxation de la rotule se fait toujours vers l’extérieur. Une rotule ne peut pas se luxer cers l’intérieur.
L’instabilité de rotule est d’origine malformative: ce sont une ou des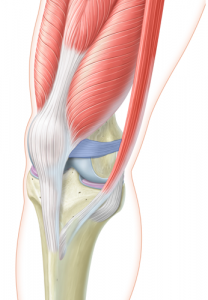
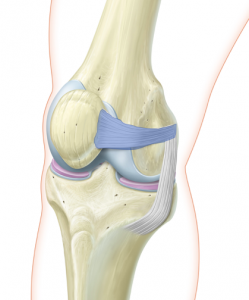
MPFL
anomaliesde l’appareil extenseur, appelées facteurs d’instabilité, qui vont potentiellement faciliter un ou des épisodes de luxation. Les facteurs d’instabilité rencontrées sont osseux, musculaire et ligamentaire et ils peuvent être plus ou moins associées:
Tous ces facteurs ne sont pas en même temps présents. Seul l’insuffisance du MPFL est constante. Pour le reste, chaque patient présente ses propres facteurs de risques qui doivent être recherchés à l’examen clinique et par les examens complémentaires pour définir la meilleure option chirurgicale si une intervention s’avère nécessaire.
Plus le problème d’instabilité survient tôt chez l’enfant, plus cela traduit la présence de facteurs de risques sévères. Plus le problème survient tard, moins les anomalies sont sévères; par contre la présentation clinique est plus « bruyante », c’est à dire que l’épisode de luxation est douloureux avec un genou qui gonfle beaucoup (hémarthrose).

On parle ici d’instabilité OBJECTIVE de la rotule, c’est à dire que la rotule se déboîte vraiment vers l’extérieur.
Il existe des instabilités SUBJECTIVES de rotule qui sont associées au syndrome rotulien, problème fonctionnelle fréquents chez les ados et pré ado, en rapport le plus souvent avec une poussée de croissance. Le patient peut avoir l’impression que sa rotule se déboîte ce qui peut même induire des chutes mais en réalité la rotule est parfaitement stable. Les sensations de lâchage sont d’origine musculaires (quadriceps) liées aux douleurs du syndrome rotulien.
Pour en savoir plus sur l’instabilité subjective : Syndrome Rotulien
Dans l’instabilité OBJECTIVE, Il y a globalement 3 situations:
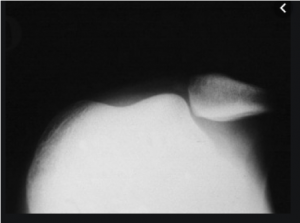
Cela concerne essentiellement les adolescents et adultes jeunes. Dans cette situation le problème n’est pas connu. L’épisode fait suite le plus souvent à un traumatisme sportif, soit seul sur un changement de direction, soit sur un contact avec un adversaire.
Le genou est douloureux et gonflé. Lorsque la rotule est toujours luxée, le genou est déformé avec la rotule sur le côté en dehors du fémur. Il faut la réduire en mettant le genou en extension. Cela peut être suffisant pour qu’elle se réduise mais il faut parfois également pousser avec le doigt la rotule vers l’intérieur.
Douleur et gonflement (hémarthrose) sont à l’origine d’une impotence fonctionnelle.
Un avis auprès d’un orthopédiste est souhaitable, surtout si l’épisode n’est pas très clair avec une hémarthrose isolée (notamment si elle s’est réduite toute seule ce qui est fréquent). L’examen permettra de redresser le diagnostic: épanchement de sang dans le genou, pas de laxité sur les ligaments croisés, on retrouve souvent une douleur sur l’insertion rotulienne et/ou fémorale du MPFL. On ne peut pas faire en aïgu de « testing » de la rotule traumatisé du fait de l’épanchement et des douleurs. Par contre la rotule controlatérale est testée, ce qui est un indicateur intéressant de la laxité rotulienne constitutionnelle du patient.
Une radiographie avec plusieurs incidences est demandée en même temps pour éliminer une fracture associée: il est fréquent qu’au moment ou la rotule se déboite ou au moment ou elle reprend sa place, cela entraine une fracture d’un morceau de la rotule ou du fémur (fracture ostéochondrale de passage) qui dans ce cas nécessite une prise en charge chirurgicale rapide pour remettre le fragment en place. La radio montre souvent aussi des images qui peuvent confirmer qu’il s’agisse bien d’un épisode de luxation de rotule (image d’arrachement osseux rotulien du MPFL par exemple). Parfois un scanner complémentaire peut s’avérer nécessaire.
Ici le contexte est différent car le patient connait le problème, il s’est déjà déboité la rotule et la consultation se fait en général « à froid », c’est à dire un peu à distance du traumatisme. Lorsque cela récidive, en général le gonflement et la douleur sont un peu moins importants.
L’examen clinique fait à distance des épisodes est toujours comparatif. On compare les laxités du genou blessé et du genou sain car chaque induvidu a sa propre laxité physiologique. Il est d’ailleurs toujours intéressant de regarder la laxité des autres articulations du patient.
L’ examen montre du côté anormal une rotule laxe que l’on peut au doigt potentiellement luxer vers l’extérieur. en général le patient retient notre main pour ne pas que la rotule se luxe, c’est le signe de Smillie qui dans ce cas est positif. On regarde également la « course rotulienne »: dans les mouvements de flexion extension du genou on vérifie que la rotule s’engage bien sans accoup dans la trochlée. Le « J-sign » correspond à un défaut d’engagement de la rotule: celle-ci est trop latérale et qui rentre brutalement dans la trochlée en flexion, cela traduit des anomalies sous jacentes sévères qui seront à corriger lors de l’intervention: rotule trop haute, insertion du tendon rotulien sur la TTA trop en dehors (baïonnette externe) ou dysplasie de trochlée sévère. L’examen permet d’évaluer également une rétraction éventuelle de l’aileron externe: au fur et à mesure des épisodes de luxation, plus l’aileron interne (MPFL) se distend et plus l’aileron externe se rétracte.
Des radiographies avec des incidences spécifiques et un scanner pour mesurer précisément le centrage de la rotule (mesure de la TA-GT).
Dans le cadre d’une instabilité récidivante une indication chirurgicale est indiquée. L’examen clinique et les examens complémentaires permettent de définir le geste opératoire adapté
Lorsqu’un problème d’instabilité de rotule existe chez un enfant de moins de 10 ans, cela traduit des anomalies sous jacentes assez sévères qui s’aggraveront avec le temps.
La présentation est différente comparativement à l’adolescent ou l’adulte jeune: il n’y a pas de traumatisme bruyant. L’enfant n’exprime pas de problème de rotule, ne décrit pas de luxation. Le plus souvent l’enfant vient pour des problèmes de chute à répétitions d’origine inexpliquée.
Bien sûr les chutes sont fréquentes et presque « normales » chez les enfants, notamment avant 7-8 ans car le développement neurologique de maitrise de la marche et de la course n’est pas encore totalement acquis. Pour autant, parfois cela traduit de gros défaut d’engagement de la rotule qui n’est pas bien centrée devant la trochlée (J-sign à l’examen clinique): en conséquence parfois la rotule ne prend pas le bon chemin et part sur le côté du genou. Il en résulte un lâchage complet du quadriceps et une chute.
Il faut impérativement corriger chirurgicalement ces défauts. Aucun traitement non chirurgical ne sera efficace et plus on attendra plus les anomalies s’aggraveront ce qui peut rendre la chirurgie moins efficace.
Il s’agit d’une situation très rare. Chez les enfants encore plus jeunes, on peut rencontrer des formes d’instabilité plus sévères, dite « permanente en flexion ». La rotule se luxe dès que le genou commence à plier et on ne peut la tenir en place même en forçant sur celle-ci vers l’intérieur. Cela traduit des anomalies très sévères de l’appareil extenseur (quadriceps) qui est basculé vers l’extérieur et qui est très court. La chirurgie est indiquée le plus tôt possible pour avoir les meilleurs résultats possibles.

2 situations se présentent: 1er épisode ou luxation récidivante.
Le genou est douloureux et gonflé. Si la rotule est encore luxée il faut la réduite en mettant le genou en extension et éventuellement en repoussant au doigt la rotule vers l’intérieur.
Attelle, glace et antalgiques sont prescrits pour gérer les douleurs. L’appui est soulagé par des béquilles en attendant la consultation avec un orthopédiste rapide.
Des radiographies sont réalisées: si une fracture est associée une intervention sera à prévoir dans les 15 jours.
Il est indiqué s’il n’y a pas de fracture associée et s’il n’y a pas de défaut d’engagement de la rotule (« J-Sign » expliqué plus haut).
Les études scientifiques montrent qu’après un premier épisode de luxation de rotule, après une bonne prise en charge rééducative il n’y a pas plus de risque de se luxer à nouveau qu’avant le premier épisode.
Elles sont rares:
Après un premier épisode de luxation de rotule il n’y a pas d’indication opératoire sauf en cas de fracture associée ou s’il s’y associe un défaut d’engagement de la rotule.
Lorsque la rotule se luxe au moins à 2 reprises et si une bonne prise en charge rééducative avait été réalisée après le premier épisode, il est recommandé d’envisager sans urgence une intervention chirurgicale pour stabiliser la rotule pour limiter ainsi au maximum la récidive
La chirurgie dans le domaine de l’instabilité de la rotule est une chirurgie « à la carte »: elle n’est pas la même forcément pour tous les patients: elle dépend des anomalies ou facteurs favorisants que présente le patient. Elle dépend également de l’âge du patient et du type d’instabilité. Pour autant dans quasiment tous les cas la chirurgie sera centrée sur la reconstruction du MPFL, ce ligament étant toujours défectueux dans l’instabilité de la rotule classique. Par ailleurs, dans beaucoup de cas, une reconstruction isolé du MPFL sera suffisante, notamment chez les adolescents et adultes jeunes ou bien souvent les facteurs de risques sont moins sévères.
Les différents gestes possibles sont les suivants:
Rotule : techniques opératoires

Dans la très grande majorité des cas la chirurgie est efficace et permet de bien stabiliser la rotule. Le plus important reste de bien cibler les facteurs de risque de chaque patient pour déterminer le bon geste opératoire en essayant d’être le moins agressif possible pour le genou. La chirurgie du MPFL est une chirurgie relativement récente du début des années 2000. Elle est moins lourde et aux suites plus simples qu’après un geste de recentrage de la rotule par ostéotomie de la TTA, ce qui l’a rendu très populaire au point de pousser les indications sur des cas ou un geste d’ostéotomie de la TTA associé serait nécessaire. Cela peut conduire alors à une récidive de l’instabilité.
Si les indications opératoires sont bien adaptées au cas du patient, le risque de récidive est faible, inférieur à 10%.
les sports pivots et pivots-contacts notamment football, rugby, handball et basket) sont repris progressivement en moyenne entre 3 et 6 mois après la chirurgie en fonction du type de chirurgie réalisée: 3 à 4 mois après une reconstruction isolée du MPFL, 4 à 6 mois lorsqu’un geste sur la tubérosité du tibia (TTA) pour recentrer la rotule a été nécessaire.
La chirurgie de l’instabilité de rotule est indiquée en cas d’instabilité OBJECTIVE de la rotule. Elle n’est en aucun cas indiqué dans l’instabilité SUBJECTIVE et notamment le syndrome rotulien même si le patient présente à priori une rotule haute.
Les résultats de la chirurgie sur les douleurs associées à l’instabilité objective sont très aléatoires. Il faut au maximum essayer de gérer d’éventuelles douleurs associées avant la chirurgie, notamment par un travail adapté en kinésithérapie.
2 remarques importantes: